Niesteroidowe leki przeciwzapalne (NLPZ) to jedne z najczęściej stosowanych preparatów, które skutecznie łagodzą ból, obniżają gorączkę i redukują stany zapalne. Dostępne zarówno na receptę, jak i bez niej, stały się nieodłącznym elementem domowych apteczek. Jednak ich powszechne użycie wiąże się z pewnym ryzykiem, zwłaszcza dla naszego układu pokarmowego. Właśnie dlatego tak ważne jest, aby zrozumieć, jak bezpiecznie stosować te leki i jak chronić żołądek przed ich potencjalnie szkodliwym działaniem.
Ochrona żołądka przy NLPZ kluczowe zasady bezpiecznego stosowania leków przeciwzapalnych
- Niesteroidowe leki przeciwzapalne (NLPZ) mogą uszkadzać błonę śluzową żołądka, blokując jej naturalne mechanizmy ochronne.
- Typowe objawy gastropatii polekowej to ból w nadbrzuszu, zgaga i nudności, a w poważniejszych przypadkach wrzody i krwawienia.
- Szczególnie narażone są osoby starsze, z historią choroby wrzodowej oraz przyjmujące inne leki zwiększające ryzyko.
- Kluczową metodą ochrony żołądka jest stosowanie leków osłonowych (IPP) oraz przyjmowanie NLPZ po posiłku.
- Istnieją bezpieczniejsze alternatywy dla NLPZ, takie jak selektywne inhibitory COX-2 (koksyby), paracetamol czy preparaty miejscowe, ale ich wybór wymaga konsultacji lekarskiej.
- W przypadku wystąpienia silnych objawów, takich jak czarne stolce czy fusowate wymioty, niezbędna jest natychmiastowa pomoc medyczna.
Niesteroidowe leki przeciwzapalne (NLPZ) jak działają i dlaczego szkodzą żołądkowi?
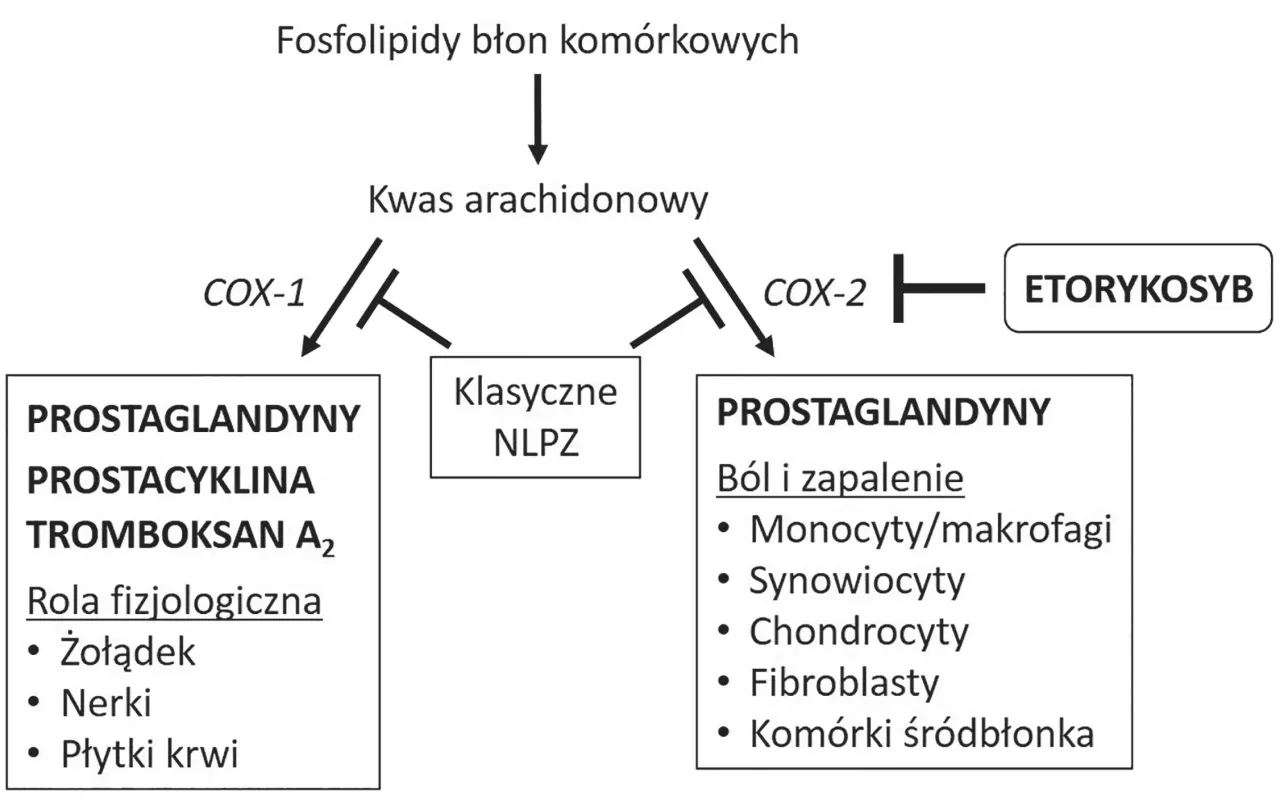
Niesteroidowe leki przeciwzapalne (NLPZ) to grupa leków, do której zaliczamy tak popularne substancje jak ibuprofen, ketoprofen, diklofenak, naproksen czy kwas acetylosalicylowy. Ich głównym zadaniem jest redukcja bólu, obniżanie gorączki oraz zwalczanie stanów zapalnych w organizmie. Działanie to opiera się na hamowaniu aktywności enzymów cyklooksygenazy, w skrócie COX. Problem polega na tym, że NLPZ, szczególnie te nieselektywne, blokują nie tylko enzymy odpowiedzialne za procesy zapalne, ale także te, które pełnią kluczową rolę w ochronie naszego żołądka. W efekcie dochodzi do osłabienia naturalnej bariery ochronnej błony śluzowej, co czyni ją podatną na uszkodzenia przez kwas solny, prowadząc do tzw. gastropatii polekowej.
W naszym organizmie występują dwie główne formy enzymu cyklooksygenazy: COX-1 i COX-2. COX-1 jest enzymem konstytutywnym, co oznacza, że jest obecny w tkankach w sposób ciągły i pełni ważne funkcje fizjologiczne. Między innymi odpowiada za produkcję ochronnych prostaglandyn, które stymulują wydzielanie śluzu i wodorowęglanów, tworząc barierę chroniącą błonę śluzową żołądka przed agresywnym działaniem kwasu solnego.
Z kolei COX-2 jest enzymem indukowalnym, czyli jego aktywność wzrasta głównie w odpowiedzi na stany zapalne. Nieselektywne NLPZ, takie jak ibuprofen czy naproksen, hamują zarówno COX-1, jak i COX-2. Blokowanie COX-1, choć skuteczne w walce z bólem i zapaleniem, niestety prowadzi do osłabienia naturalnych mechanizmów obronnych żołądka, co zwiększa ryzyko wystąpienia działań niepożądanych w przewodzie pokarmowym.
Niestety, statystyki są alarmujące. Szacuje się, że u około 15-30% pacjentów regularnie przyjmujących NLPZ rozwijają się wrzody żołądka lub dwunastnicy. Biorąc pod uwagę ogromną skalę stosowania tych leków w Polsce, problem ten dotyka naprawdę wielu osób, a ja sam często spotykam się z pacjentami, którzy nie zdawali sobie sprawy z tego ryzyka.
Kto jest najbardziej narażony na problemy żołądkowe przy stosowaniu NLPZ?
Choć NLPZ mogą wywołać problemy żołądkowe u każdego, istnieją pewne czynniki, które znacząco zwiększają to ryzyko. Z mojej praktyki wiem, że szczególnie ostrożne powinny być osoby w podeszłym wieku, powyżej 65. roku życia. Ich organizm jest mniej wydolny, a zdolność do regeneracji błony śluzowej żołądka jest obniżona. Niezwykle istotna jest także historia choroby wrzodowej w wywiadzie jeśli kiedykolwiek cierpieliśmy na wrzody żołądka lub dwunastnicy, ryzyko ich nawrotu podczas terapii NLPZ jest znacznie większe.
Ryzyko powikłań żołądkowych rośnie również, gdy NLPZ są przyjmowane równocześnie z innymi lekami. Szczególnie niebezpieczne jest łączenie ich z lekami przeciwzakrzepowymi (np. warfaryną, acenokumarolem, nowymi doustnymi antykoagulantami) oraz glikokortykosteroidami. Te kombinacje mogą drastycznie zwiększyć prawdopodobieństwo krwawień z przewodu pokarmowego, co jest stanem zagrożenia życia.
Nie możemy zapominać o wpływie stylu życia. Palenie tytoniu i regularne spożywanie alkoholu to czynniki, które same w sobie negatywnie wpływają na zdrowie żołądka, osłabiając jego barierę ochronną. W połączeniu z NLPZ, ryzyko wystąpienia nadżerek, wrzodów i krwawień wzrasta jeszcze bardziej. Dlatego zawsze zachęcam moich pacjentów do ograniczenia lub całkowitego zaprzestania tych nawyków, zwłaszcza jeśli muszą przyjmować leki przeciwzapalne.
Objawy gastropatii polekowej kiedy bić na alarm?
Rozpoznanie problemów żołądkowych związanych z NLPZ często zaczyna się od subtelnych sygnałów, które łatwo zbagatelizować. Pamiętajmy, że nasz organizm wysyła nam ważne komunikaty. Do typowych objawów gastropatii polekowej, które powinny wzbudzić naszą czujność, należą:
- Bóle w nadbrzuszu: Często opisywane jako pieczenie, ucisk lub tępy ból, nasilający się po posiłku lub w nocy.
- Zgaga: Uczucie palenia za mostkiem, spowodowane cofaniem się treści żołądkowej do przełyku.
- Nudności: Nieprzyjemne uczucie mdłości, czasem prowadzące do wymiotów.
Wymienione objawy, choć początkowo mogą wydawać się łagodne, są sygnałem, że w naszym żołądku dzieje się coś niedobrego. Mogą one świadczyć o rozwijających się nadżerkach, owrzodzeniach, a w najgorszym przypadku o groźnych dla życia krwawieniach z przewodu pokarmowego. Nie można ich lekceważyć, ponieważ szybka reakcja może zapobiec poważnym powikłaniom.
Istnieją jednak objawy, które bezwzględnie wymagają natychmiastowej konsultacji lekarskiej. Jeśli zauważysz u siebie którykolwiek z poniższych symptomów, niezwłocznie odstaw lek i pilnie skontaktuj się z lekarzem lub wezwij pomoc medyczną:- Silny, nagły ból brzucha: Zwłaszcza jeśli jest ostry i nie ustępuje.
- Czarne, smoliste stolce (melena): Świadczą o krwawieniu w górnym odcinku przewodu pokarmowego.
- Fusowate wymioty: Wymioty przypominające fusy od kawy, również wskazujące na krwawienie.

Jak chronić żołądek podczas terapii NLPZ?
Na szczęście istnieją skuteczne sposoby na ochronę żołądka podczas stosowania NLPZ. Najważniejszym sojusznikiem są tak zwane leki osłonowe, a w szczególności inhibitory pompy protonowej (IPP). Do najczęściej stosowanych należą omeprazol, pantoprazol, lanzoprazol czy esomeprazol. Ich działanie polega na znacznym zmniejszeniu produkcji kwasu solnego w żołądku, co pozwala błonie śluzowej na regenerację i chroni ją przed dalszymi uszkodzeniami. Zawsze zalecam moim pacjentom, aby w przypadku dłuższego stosowania NLPZ, włączyć do terapii również IPP.
Aby leki osłonowe działały najefektywniej, należy przestrzegać kilku prostych zasad ich przyjmowania:
- Przyjmuj lek osłonowy na czczo, najlepiej około 30 minut przed pierwszym posiłkiem.
- Pamiętaj, aby lek osłonowy zażyć przed przyjęciem NLPZ, a nie jednocześnie z nim. Daj mu czas na zadziałanie.
- Jeśli przyjmujesz NLPZ wieczorem, skonsultuj z lekarzem możliwość przyjęcia drugiej dawki leku osłonowego przed kolacją.
Wielu pacjentów pyta mnie również o domowe sposoby i dietę. Oczywiście, odpowiednia dieta, bogata w błonnik, unikanie ostrych przypraw, tłustych potraw i kwasowych napojów, a także regularne posiłki, mogą wspomóc ogólne zdrowie układu pokarmowego. Jednakże muszę podkreślić, że domowe sposoby i dieta nie zastąpią leków osłonowych w przypadku konieczności długotrwałego przyjmowania NLPZ. Mogą stanowić jedynie wsparcie, ale kluczowa jest farmakologiczna ochrona żołądka.
Alternatywy dla tradycyjnych NLPZ i inne metody łagodzenia bólu
Medycyna stale poszukuje rozwiązań, które minimalizują ryzyko działań niepożądanych. Jedną z takich prób są selektywne inhibitory COX-2, nazywane koksybami (np. celekoksyb, etorykoksyb). Te leki zostały zaprojektowane tak, aby w mniejszym stopniu wpływać na COX-1, a co za tym idzie, być bezpieczniejsze dla żołądka. Teoretycznie ograniczają ryzyko powikłań żołądkowo-jelitowych, jednak ich stosowanie wiąże się z pewnym ryzykiem kardiologicznym, zwłaszcza u osób z chorobami serca. Dlatego ich wybór zawsze wymaga indywidualnej oceny lekarza i nie są one dostępne bez recepty.Jeśli głównym problemem jest ból i gorączka, a stan zapalny nie jest dominujący, doskonałą alternatywą dla NLPZ może być paracetamol. Działa on przeciwbólowo i przeciwgorączkowo, ale w odmienny sposób niż NLPZ nie wpływa bezpośrednio na produkcję prostaglandyn w żołądku. Dzięki temu jest znacznie bezpieczniejszy dla błony śluzowej żołądka i często polecam go pacjentom z historią problemów gastrycznych, oczywiście z zachowaniem ostrożności w przypadku chorób wątroby.
Warto również rozważyć preparaty do stosowania miejscowego, takie jak żele, maści czy plastry zawierające NLPZ (np. diklofenak, ketoprofen). Ich zaletą jest to, że substancja czynna działa bezpośrednio w miejscu bólu (np. w stawie czy mięśniu), a jej wchłanianie do krwiobiegu jest minimalne. Dzięki temu omijamy problem z podrażnianiem żołądka, jednocześnie uzyskując efekt przeciwbólowy i przeciwzapalny. To świetne rozwiązanie przy bólach miejscowych, takich jak urazy czy stany zapalne stawów.
Bezpieczne stosowanie NLPZ podsumowanie kluczowych zasad
Podsumowując, aby zminimalizować ryzyko problemów żołądkowych podczas stosowania niesteroidowych leków przeciwzapalnych, zawsze kieruj się zasadą: najmniejsza skuteczna dawka przez możliwie najkrótszy czas. Nie zwiększaj dawek na własną rękę i nie przedłużaj terapii bez konsultacji z lekarzem. Pamiętaj, że im dłużej i w większych dawkach przyjmujesz NLPZ, tym większe jest ryzyko powikłań.
Niezwykle ważne jest również unikanie łączenia różnych NLPZ. Często spotykam się z sytuacją, gdy pacjenci, widząc brak efektu po jednym leku, sięgają po inny, nie zdając sobie sprawy, że sumują ryzyko działań niepożądanych bez proporcjonalnego wzrostu skuteczności. Takie postępowanie znacząco zwiększa zagrożenie dla żołądka i jest absolutnie niewskazane.
Na koniec, chciałbym podkreślić kluczową rolę szczerej rozmowy z lekarzem i farmaceutą. To oni są Twoimi najlepszymi doradcami w kwestii bezpiecznej farmakoterapii. Zawsze informuj ich o wszystkich przyjmowanych lekach (również tych bez recepty i suplementach), swojej historii chorób (zwłaszcza wrzodów, chorób serca, nerek czy wątroby) oraz o swoim stylu życia (palenie, alkohol). Tylko pełna informacja pozwoli im dobrać najbezpieczniejszą i najskuteczniejszą terapię, chroniąc Twoje zdrowie.

