Wiele osób cierpiących na Zespół Jelita Drażliwego (IBS) zauważa, że stres nasila ich dolegliwości. Ten artykuł wyjaśni, dlaczego tak się dzieje, przedstawiając mechanizmy osi mózgowo-jelitowej oraz konkretne objawy. Dowiedz się, jak skutecznie zarządzać stresem, aby odzyskać komfort życia i kontrolę nad swoim brzuchem.
Stres to kluczowy czynnik zaostrzający objawy Zespołu Jelita Drażliwego zrozum, jak wpływa na Twój układ pokarmowy.
- IBS dotyka 10-20% dorosłych, głównie kobiet, a stres zaostrza objawy u ponad 60% pacjentów.
- Stres aktywuje oś mózgowo-jelitową, zwiększając wydzielanie kortyzolu, co wpływa na motorykę i wrażliwość jelit.
- Typowe objawy nasilane przez stres to skurczowe bóle brzucha, wzdęcia, gazy oraz biegunki lub zaparcia.
- Skuteczne zarządzanie stresem, w tym psychoterapia i techniki relaksacyjne, jest kluczowe w terapii IBS.
- Dieta (np. low-FODMAP) i psychobiotyki mogą wspierać leczenie, ale ich efekty są niweczone przez wysoki poziom stresu.
Jak stres wpływa na jelita? Odkryj tajemnice osi mózgowo-jelitowej
Z moich obserwacji wynika, że zrozumienie, jak stres wpływa na nasze jelita, jest pierwszym krokiem do odzyskania kontroli nad Zespołem Jelita Drażliwego. To nie jest tylko "w głowie", to realne, biochemiczne procesy, które łączą nasz umysł z układem pokarmowym.Czym jest "drugi mózg" i jak komunikuje się z głową?
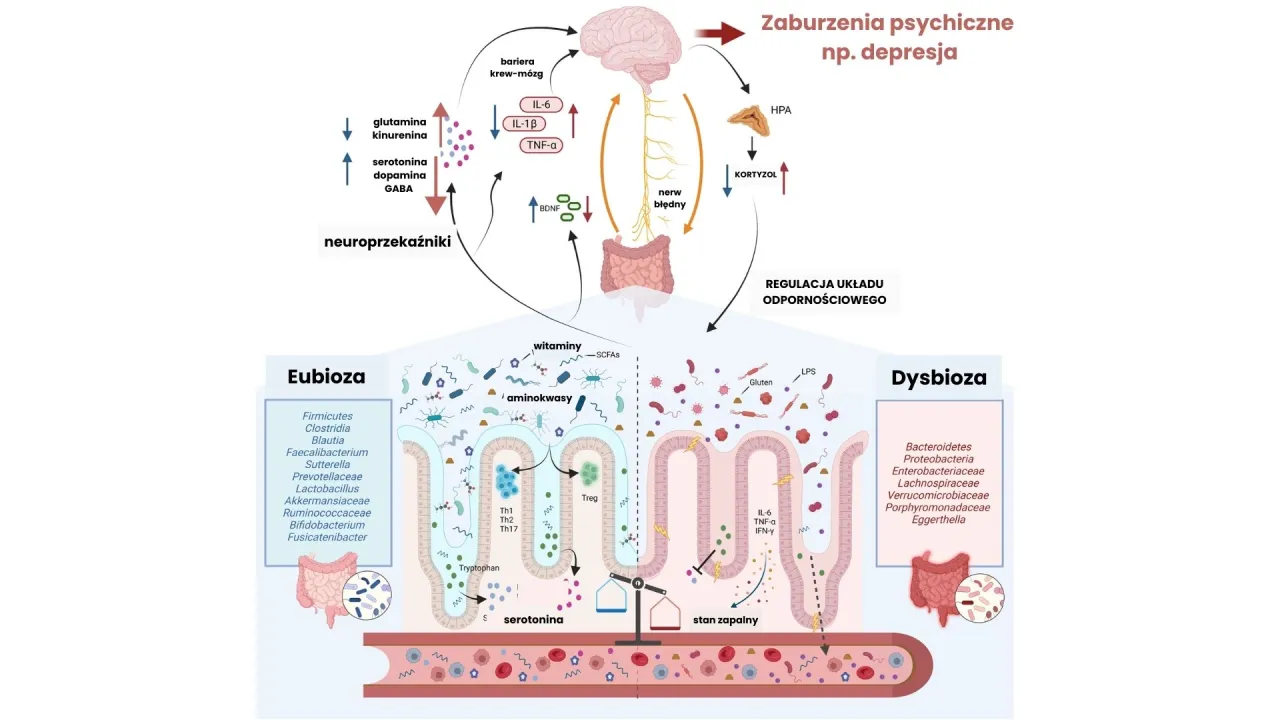
Oś mózgowo-jelitowa to fascynujący system dwukierunkowej komunikacji między naszym mózgiem a jelitami. Często nazywam jelita "drugim mózgiem" ze względu na ich złożony układ nerwowy, zwany jelitowym układem nerwowym (ENS). ENS zawiera miliony neuronów i działa niezależnie, ale jednocześnie jest ściśle połączony z centralnym układem nerwowym (CNS) poprzez nerw błędny. Komunikacja odbywa się nie tylko na poziomie nerwowym, ale także biochemicznym, za pośrednictwem hormonów, neuroprzekaźników (takich jak serotonina, której duża część produkowana jest w jelitach) i substancji wytwarzanych przez mikroflorę jelitową. To sprawia, że stan emocjonalny mózgu bezpośrednio wpływa na funkcjonowanie jelit, a kondycja jelit może oddziaływać na nasze samopoczucie psychiczne.
Kortyzol: jak hormon stresu sieje spustoszenie w Twoich jelitach
Kiedy doświadczamy stresu, nasz organizm uruchamia reakcję "walki lub ucieczki", uwalniając hormony stresu, w tym kortyzol. Ten hormon, choć niezbędny w krótkotrwałych sytuacjach awaryjnych, w nadmiarze sieje spustoszenie. Zgodnie z badaniami, wzmożone uwalnianie kortyzolu w sytuacjach stresowych bezpośrednio wpływa na motorykę jelit, co może prowadzić do gwałtownych skurczów lub, wręcz przeciwnie, spowolnienia pasażu. Co więcej, kortyzol zwiększa przepuszczalność jelit, co oznacza, że bariera jelitowa staje się mniej szczelna, a to sprzyja stanom zapalnym i reakcjom immunologicznym. Najważniejsze jest jednak to, że kortyzol zwiększa wrażliwość trzewną, czyli intensywność odczuwania bólu w obrębie jamy brzusznej. To dlatego nawet niewielkie skurcze, które normalnie byłyby niezauważalne, w stresie stają się bardzo bolesne.
Od myśli do bólu: psychologiczny mechanizm nasilania objawów IBS
Z mojego doświadczenia wynika, że psychologiczny mechanizm nasilania objawów IBS jest kluczowy. Stres, lęk, napięcie nerwowe czy nawet przewlekłe zamartwianie się, aktywują wspomnianą oś mózgowo-jelitową. Mózg, interpretując te stany jako zagrożenie, wysyła sygnały do jelit, które reagują na nie fizycznymi dolegliwościami bólem, wzdęciami czy zmianami rytmu wypróżnień. Niestety, często wpadamy w błędne koło: ból i dyskomfort jelitowy generują jeszcze większy stres i lęk, co z kolei nasila objawy fizyczne. To wzajemne oddziaływanie sprawia, że radzenie sobie ze stresem jest tak samo ważne, jak leczenie samych objawów jelitowych.
Stres a objawy IBS: Jak rozpoznać, że to on nasila Twoje dolegliwości?
Zauważam, że wielu moich pacjentów intuicyjnie łączy pogorszenie samopoczucia jelitowego z okresami wzmożonego stresu. Warto jednak wiedzieć, na jakie konkretne sygnały zwracać uwagę, aby potwierdzić ten związek.Ból brzucha, wzdęcia, gazy fizyczne sygnały, których nie wolno ignorować
Najczęstsze fizyczne objawy IBS, które są wyraźnie nasilane przez stres, to:
- Skurczowe bóle brzucha, które często są opisywane jako kłujące, ściskające lub kolkowe. Charakterystyczne jest to, że często łagodnieją one po wypróżnieniu.
- Silne wzdęcia, które mogą pojawiać się nagle i być bardzo uciążliwe, powodując uczucie pełności i dyskomfortu.
- Nadmierne gazy, które są efektem zaburzeń trawienia i motoryki jelitowej pod wpływem stresu.
- Głośne przelewanie się i "burczenie" w brzuchu, co jest wynikiem wzmożonej aktywności jelitowej lub zaburzeń w pasażu treści pokarmowej.
Stresowa biegunka czy zaparcia? Jak rozróżnić postać IBS dominującą u Ciebie
Stres może wpływać na dominującą postać IBS w różny sposób. U niektórych pacjentów, zwłaszcza w obliczu nagłego, silnego stresu, może pojawić się gwałtowna biegunka, często z nagłą potrzebą wypróżnienia. To klasyczna reakcja organizmu na stres, przyspieszająca pasaż jelitowy. Inni natomiast doświadczają uporczywych zaparć, gdzie stres spowalnia motorykę jelit, prowadząc do trudności z wypróżnieniem i uczucia niepełnego wypróżnienia. Czasami obserwuje się również postać mieszaną, gdzie okresy biegunek i zaparć występują naprzemiennie, a stres jest często czynnikiem wyzwalającym te zmiany. Kluczem do zrozumienia swojej postaci IBS jest obserwacja i prowadzenie dzienniczka, o czym powiem później.
Niewidoczne symptomy: zmęczenie, mgła mózgowa i lęk jako maski IBS
IBS to nie tylko dolegliwości jelitowe. Często towarzyszą mu mniej oczywiste, ale równie uciążliwe objawy, które są ściśle związane ze stresem. Wielu moich pacjentów skarży się na przewlekłe zmęczenie, nawet po długim śnie, co jest wynikiem ciągłego obciążenia organizmu stresem i stanem zapalnym. Problemy z koncentracją, pamięcią i ogólne poczucie "mgły mózgowej" to kolejne częste skargi, które wskazują na wpływ osi mózgowo-jelitowej na funkcje poznawcze. Nie zapominajmy też o lęku i obniżonym nastroju, które mogą być zarówno przyczyną, jak i konsekwencją IBS. Te objawy wzajemnie się nasilają, tworząc złożony obraz choroby, który wymaga holistycznego podejścia.
Skuteczne strategie na uspokojenie jelit: Co naprawdę pomaga?
Skoro już wiemy, jak silnie stres wpływa na jelita, czas porozmawiać o tym, co możemy zrobić, aby ukoić nasz układ pokarmowy i odzyskać komfort. Pamiętajmy, że nie ma jednej magicznej pigułki, ale połączenie kilku strategii często przynosi najlepsze rezultaty.
Dieta w stresującym okresie: czy low-FODMAP to jedyne rozwiązanie?
Dieta odgrywa kluczową rolę w zarządzaniu IBS, a dieta low-FODMAP jest często polecana jako skuteczny sposób na zidentyfikowanie i wyeliminowanie pokarmów wyzwalających objawy. Z moich doświadczeń wynika, że jest to potężne narzędzie, ale należy pamiętać, że stres może niweczyć jej efekty. Nawet jeśli jemy "idealnie", wysoki poziom kortyzolu może zaburzać trawienie i motorykę jelit. Low-FODMAP nie jest jedynym rozwiązaniem i zawsze powinna być stosowana pod okiem specjalisty, aby uniknąć niedoborów i niepotrzebnych restrykcji. Ważne jest, aby znaleźć dietę, która jest dla nas komfortowa i którą możemy utrzymać długoterminowo, a nie tylko w okresach zaostrzenia.
Psychobiotyki: czy probiotyki mogą ukoić nerwy i jelita?
Świat nauki coraz śmielej mówi o psychobiotykach to probiotyki, które oprócz wspierania mikrobioty jelitowej, wykazują korzystny wpływ na nasz nastrój i funkcje poznawcze, działając właśnie poprzez oś mózgowo-jelitową. Badania wskazują, że odpowiednio dobrane szczepy probiotyczne, takie jak Lactobacillus plantarum czy Bifidobacterium longum, mogą pomagać w łagodzeniu objawów IBS związanych ze stresem, zmniejszając lęk i poprawiając ogólne samopoczucie. Nie są to cudowne leki, ale mogą stanowić cenne wsparcie w kompleksowej terapii, pomagając przywrócić równowagę w jelitach i pośrednio ukoić nerwy.
Techniki relaksacyjne, które możesz zastosować od zaraz (oddech, mindfulness)
Redukcja stresu to podstawa, a na szczęście istnieje wiele technik, które możemy wdrożyć samodzielnie:- Ćwiczenia oddechowe: Głębokie, przeponowe oddychanie to jedna z najprostszych i najszybszych metod na uspokojenie układu nerwowego. Kilka minut świadomego oddechu może znacząco obniżyć poziom stresu i napięcia w ciele.
- Medytacja mindfulness: Praktyka uważności pomaga nam skupić się na chwili obecnej, akceptować myśli i uczucia bez oceniania. Regularna medytacja może zmniejszyć reaktywność na stres i poprawić samopoczucie.
- Joga: Łączy ruch z oddechem i medytacją, co czyni ją doskonałym narzędziem do redukcji stresu. Delikatne asany mogą również wspomagać motorykę jelit i łagodzić napięcia w jamie brzusznej.
Profesjonalne wsparcie w walce ze stresem i IBS: Kiedy domowe sposoby nie wystarczają?
Choć domowe metody są niezwykle ważne, muszę podkreślić, że czasami potrzebujemy wsparcia specjalistów. Nie bójmy się szukać pomocy, jeśli czujemy, że sami nie dajemy sobie rady ze stresem i objawami IBS.
Psychoterapia poznawczo-behawioralna (CBT): jak zmienić myślenie o bólu
Psychoterapia poznawczo-behawioralna (CBT) jest jedną z najskuteczniejszych form terapii w leczeniu IBS, szczególnie w kontekście zarządzania stresem i bólem. CBT pomaga pacjentom identyfikować i zmieniać negatywne wzorce myślenia oraz reagowania na objawy. Uczy, jak radzić sobie z lękiem przed bólem, jak interpretować sygnały z ciała w bardziej konstruktywny sposób i jak rozwijać zdrowe strategie radzenia sobie ze stresem. To nie jest "leczenie głowy", ale nauka, jak mózg może pomóc jelitom.
Współpraca gastroenterologa i psychologa klucz do skutecznej terapii
Z mojego doświadczenia wynika, że najlepsze rezultaty w leczeniu IBS przynosi interdyscyplinarne podejście. Współpraca gastroenterologa i psychologa jest tutaj kluczowa. Gastroenterolog zajmuje się diagnozą, wykluczeniem innych chorób i leczeniem farmakologicznym objawów fizycznych, natomiast psycholog pomaga w zarządzaniu stresem, lękiem i psychologicznymi aspektami choroby. Połączenie leczenia farmakologicznego z terapią psychologiczną pozwala na kompleksowe zaopiekowanie się pacjentem i adresowanie zarówno fizycznych, jak i psychicznych przyczyn dolegliwości.
Leki, które uspokajają jelita: kiedy farmakologia jest konieczna?
Leczenie farmakologiczne jest ważnym elementem terapii IBS, ale rzadko jest jedynym rozwiązaniem, zwłaszcza gdy stres jest głównym czynnikiem zaostrzającym. Gastroenterolodzy często przepisują leki rozkurczowe, które łagodzą skurcze jelit i ból. Stosuje się również probiotyki, leki na biegunkę (np. loperamid) lub zaparcia (np. leki osmotyczne), w zależności od dominującej postaci IBS. W niektórych przypadkach, szczególnie przy silnym lęku i depresji, lekarz może rozważyć leki modulujące pracę układu nerwowego. Pamiętajmy, że farmakologia ma za zadanie łagodzić objawy, ale nie eliminuje przyczyn, zwłaszcza tych związanych ze stresem. Jest to uzupełnienie, które pozwala pacjentowi funkcjonować, podczas gdy inne strategie (np. psychoterapia, dieta) działają na głębszym poziomie.
Odzyskaj kontrolę: Stwórz swój osobisty plan zarządzania stresem w IBS
Podsumowując, walka z IBS to maraton, a nie sprint. Kluczem do sukcesu jest stworzenie spersonalizowanego planu, który uwzględnia zarówno aspekty fizyczne, jak i psychiczne. Oto kilka praktycznych kroków, które możesz podjąć.
Dzienniczek objawów i stresorów: Twoje narzędzie do odkrywania wzorców
Jednym z najcenniejszych narzędzi, jakie mogę polecić, jest prowadzenie dzienniczka objawów i stresorów. To prosta, ale niezwykle skuteczna metoda, która pomoże Ci zidentyfikować indywidualne wyzwalacze i wzorce. Zapisuj codziennie:
- Datę i godzinę.
- Rodzaj i nasilenie objawów jelitowych (np. ból brzucha 3/10, wzdęcia, biegunka).
- Poziom stresu w skali od 1 do 10.
- Sytuacje stresowe, które wystąpiły danego dnia.
- Spożyte pokarmy i napoje.
- Aktywność fizyczną.
Regularne zapisywanie tych informacji pozwoli Ci dostrzec powiązania i lepiej zrozumieć, co nasila Twoje dolegliwości, a co przynosi ulgę.
Aktywność fizyczna a IBS: jaki rodzaj ruchu będzie Twoim sprzymierzeńcem?
Aktywność fizyczna to potężne narzędzie do redukcji stresu i łagodzenia objawów IBS. Ruch pomaga w regulacji motoryki jelit, zmniejsza wzdęcia i poprawia ogólne samopoczucie. Ważne jest jednak, aby wybrać odpowiedni rodzaj ruchu. Zazwyczaj dobrze tolerowane i uspokajająco działające są aktywności o umiarkowanej intensywności, takie jak spacery, pływanie, joga, tai chi czy jazda na rowerze. Unikaj intensywnych ćwiczeń, które mogą nasilać objawy u niektórych osób, zwłaszcza tych z postacią biegunkową IBS. Słuchaj swojego ciała i dostosuj aktywność do swoich możliwości.
Higiena snu: dlaczego dobry sen to fundament zdrowych jelit
Niedobór snu to jeden z największych wrogów zdrowia, a w kontekście IBS i stresu jego znaczenie jest nie do przecenienia. Brak odpowiedniej ilości i jakości snu może negatywnie wpływać na oś mózgowo-jelitową, zwiększać poziom kortyzolu i nasilać objawy jelitowe. Dbaj o higienę snu: kładź się spać i wstawaj o stałych porach, unikaj kofeiny i ciężkich posiłków przed snem, stwórz w sypialni ciemne i ciche środowisko. Dobry sen to fundament, na którym budujemy odporność na stres i zdrowie naszych jelit.